Электрокардиографические особенности спортсменов высокого уровня
Орджоникидзе З.Г., Павлов В.И.
В настоящее время ЭКГ все большее используется в схеме обследования спортсменов. Например, среди 122 разлиных спортивных команд США к 2006г. это исследование применяли 92% респондентов. ЭКГ-скрининг внесен в качестве обязательной процедуры в Европейские рекомендации, с ограничением, однако, его значимости у лиц младше 12 лет.
На основании совокупности современных американских и европейских рекомендаций, а также учитывая более ранние отечественные руководства, мы сочли возможным предложить рабочую классификацию изменений ЭКГ у спортсменов, разделив их на 4 группы. Данное разделение продиктовано чисто практическими целями, и является, с нашей точки зрения, наиболее полезным для тренерско-педагогического состава, работающего с футболистами.
В ходе проведенного нами анализа ЭКГ 12 612 спортсменов (из них - 5 434 профессиональных футболистов) обнаружены многочисленные изменения, которые можно было оценивать как сравнительно безопасные или требующие повышенного внимания и лечения.
Количество спортсменов, имевших абсолютно нормальную ЭКГ покоя, соглано всем критериям, описанных в классических учебниках, было сравнительно небольшим – (22,4 %) (рис.1). Среди них не отмечено изменений ЭКГ и в процессе нагрузочного тестирования. Показатели максимального потребления кислорода (МПК) не отличались от средних показателей в соответствующих возрастных группах.
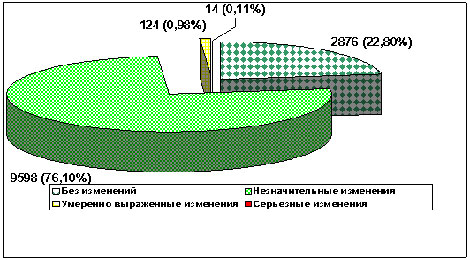
Рис. 1 Изменения, выявленные при проведении ЭКГ обследований у профессиональных спортсменов
Классификация тяжести изменений ЭКГ у спорстменов высокого уровня
- Отсутствие изменений на ЭКГ противопоказаний для занятий спортом нет.
- «Обычные» или незначительные изменения, не требующие дополнительного наблюдения или вмешательства: Синусовая брадикардия, синусовая аритмия, синдром ранней реполяризации желудочков, неполная блокада правой ножке п. Гиса, миграция водителя ритма в пределах синусового узла. При отсутствии патологических реакций во время нагрузочного тестирования противопоказаний для занятий спортом нет. ЭКГ-контроль проводится по существующим в спортивной медицине стандартам.
- Нарушения электрической активности сердца, требующие наблюдения. К ним можно отнести предсердный и узловой ритм; миграцию водителя ритма по предсердиям и ниже; атриовентрикулярную (АВ) диссоциацию функционального характера; функциональное замедление АВ-проводимости (в особенности, при выпадении желудочковых комплексов, что соответствует функциональной АВ-блокаде II ст. типа Mobiz 1); паузы в желудочковых сокращениях до 3,0 с; СLC- и WPW-феномены без подтверждения спровоцированных ими нарушений ритма; неярко выраженные неспецифические изменения реполяризации, свойственные миокардиодистрофии I-II ст. (по А.Г. Дембо); редкие и частые наджелудочковые и редкие желудочковые экстрасистолы; признаки изменений в предсердиях, без подтверждения значимого их расширения на ЭхоКГ. При выявлении изменений данной группы желательно эхокардиографическое исследование, изменение тренировочного режима, осуществление дополнительной фармподдержки, более частый и пристальный контроль за состоянием здоровья спортсмена (ЭКГ-контроль не реже 1 раза в 3 месяца).
- Изменения ЭКГ, указывающие на необходимость серьезного врачебного контроля или вмешательства. К таким нарушениям можно отнести паузы в желудочковых сокращениях более 3,0 с (в том числе выявленные при суточном мониторировании ЭКГ); органическая АВ-блокада ст. типа ; АВ-блокада; органическая АВ-блокада ст.; полная блокада правой ножки п. Гиса; полная блокада левой ножки п. Гиса; пароксизмальные и хронические рецидивирующие наджелудочковые и желудочковые тахикардии; феномены, провоцирующие нарушения ритма (в том числе выявленные при суточном мониторировании ЭКГ); органическая АВ-блокада II ст. типа Mobiz 1; АВ-блокада II ст., типа Mobiz 2; органическая АВ-блокада III ст.; полная блокада правой ножки п. Гиса; полная блокада левой ножки п. Гиса; пароксизмальные и хронические рецидивирующие наджелудочковые и желудочковые тахикардии; CLC- и WPW-феномены, провоцирующие нарушения ритма (в этом случае слово "феномен" заменяется на термин "синдром"); синдром удлиненного QT; частые желудочковые экстрасистолы; трепетание предсердий; мерцание предсердий; признаки изменений в предсердиях, с подтверждением значимого их расширения на ЭхоКГ, особенно, провоцирующие нарушения ритма; значительные неспецифические изменения реполяризации, свойственные миокардиодистрофии III ст.; ЭКГ-признаки гипертрофической кардиомиопатии. При выявлении изменений 4-й группы требуется постоянное или временное исключение занятий спортом до коррекции обнаруженного состояния. В дальнейшем, вопрос о занятиях спортом решается индивидуально. Если при скрининговом исследовании обнаруживаются изменения ЭКГ 2-4 групп, показано исследование с применением дозированной физической нагрузки, так как нагрузочные тесты обладают особой значимостью при дифференциальной диагностике миокардиодистрофий, нарушений ритма сердца, ишемии миокарда. При подозрении на эти заболевания обязательно также эхокардиографическое исследование. Последующий ЭКГ-контроль не реже 1 раза в 3 месяца.
Функциональные изменения ЭКГ
Наибольшее количество проанализированных лиц имели изменения, которые в общей популяции не считаются нормой, но у спортсменов имеют место с достаточно высокой частотой. Таковы, например, синусовая брадикардия (ЧСС менее 55 в минуту), замедление проводимости по правой ножке пучка Гиса, выраженная синусовая аритмия, миграция водителя ритма в пределах синусового узла, нарушения реполяризации желудочков. Количество футболистов, имеющих хотя бы один из данных феноменов, составило 4 566 (84,03%) из 5 434.
Мы провели максимальное нагрузочное тестирование у большинства футболистов (преимущественно, члены клубов премьер-лиги и сборных), в том числе, с нарушениями ЭКГ. Во время выполнения нагрузок ни в одном случае из вышеуказанных изменений в покое, в условиях максимального нагрузочного тестирования не зафиксировано клинически значимых нарушений ритма или проводимости. Более того, нарушения ритма и реполяризации желудочков во время выполнения нагрузки исчезали. В восстановительном периоде они, как правило, появлялись вновь, однако более существенных изменений не регистрировалось. Ни в одном случае не было синкопальных состояний ни в анамнезе, ни в процессе исследования.
Синусовая брадиаритмия. Редкий ритм часто становится объектом пристального внимания врачей, наблюдающих спортсменов. У взрослых лиц критерии синусовой брадикардии остаются достаточно неопределенными. Известно лишь, что в некоторых случаях ЧСС у спортсмена без патологии может опускаться до 30 ударов в минуту и ниже, а также то, что одним из критериев патологии может считаться отсутствие желудочковых комплексов (паузы) в течение 3-х секунд и более при суточном мониторировании электрической активности сердца. Самые низкие значения ЧСС в покое характерны для спортсменов высокого уровня, выполняющих наибольшие объёмы физических нагрузок. Подобная брадикардия может быть маркером патологических изменений в обычной популяции, а именно – синдромов дисфункции и слабости синусового узла. В подростковом периоде критерии патологической брадикардии являются еще более жесткими и опускают нижнюю границу ЧСС в рамках физиологических параметров не ниже 48 ударов в минуту Для детей-спортсменов данные границы четко не определены.
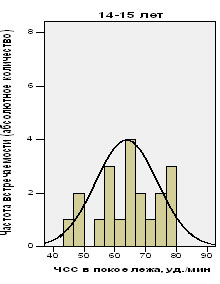
При анализе ЭКГ в 12-ти отведениях среднее значение ЧСС в положении лежа, как и ожидалось, у футболистов сборных команд было значительно ниже, чем в литературных ссылках на общую популяцию лиц аналогичных возрастных групп. Так, если у футболистов в возрасте 14-15 лет средняя ЧСС составила 64 уд./мин, то в общей популяции схожей возрастной категории этот показатель равен 79 уд./мин. У игроков 16-17 лет средние значения ЧСС находятся на уровне 59 уд./мин, тогда как в популяции лиц, ведущих обычный образ жизни данный параметр имеет значение 72 уд./мин
Средние цифры ЧСС у футболистов сборных команд в возрасте 16-17 лет были примерно на 9% ниже, чем у спортсменов потенциально схожего уровня 14-15 летнего возраста. 3 игрока из группы 14-15 летних, наблюдаемых нами, и столько же футболистов из группы 16-17 летних имели значения ЧСС, находящиеся на уровне равном, либо ниже допустимого 2-го перцентиля (рис. 2).
 |
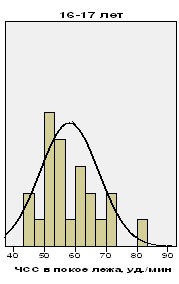 |
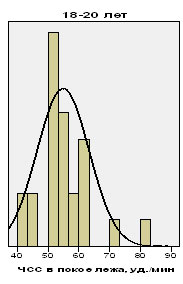
Рис. 2. Гистограмма разброса частоты сердечных сокращений у подростков-спортсменов.
Сам по себе факт того, что у подростков активно занимающихся физической культурой и спортом, средняя ЧСС ниже, чем в популяции сопоставимых по полу и возрасту лиц, широко не практикующих занятия физическими упражнениями, не удивителен. При этом считается, что одним из основных критериев физиологичности брадикардии покоя может служить высокая толерантность спортсмена к выполнению привычной работы и соответствующая физической работе динамика ЧСС. Для адекватной оценки параметров работоспособности целесообразно проводить анализ показателей, выраженных как в абсолютных значениях, так и в сопоставлении с антропометрическими данными обследуемого контингента, в частности, в пересчете на килограмм массы тела.
Таким образом, примерно, у 12-14% футболистов-профессионалов в подростковом периоде регистрируется брадикардия покоя, которая по существующим критериям может быть расценена как патологическая. По нашим данным в большинстве случаев, подобную реакцию частоты сердечных сокращений в покое можно рассматривать как компенсаторную, связанную с высокой сократительной способностью миокарда, свидетельством чему является способность таких спортсменов демонстрировать высокий уровень работоспособности.
С учетом вышеизложенного, для дифференциальной диагностики физиологических и патологических изменений связанных как с низкой частотой сердечных сокращений, так и с другими изменениями ЭКГ у лиц, чья деятельность связана с постоянным выполнением длительной и тяжелой физической работы, рекомендуется проводить процедуру максимального нагрузочного тестирования.
Патологические изменения ЭКГ
В наших наблюдениях из 12 612 человек только 12 (0,22%), имели нарушения электрической активности миокарда, опасные сами по себе, либо служащие маркером другой серьезной патологии, и служившие поводом для отстранения футболиста от тренировок и занятий спортом. Сюда относились пароксизмальные нарушения сердечного ритма, паузы между желудочковыми комплексами 3 и более секунд, ЭКГ-изменения связанные с наличием гипертрофической кардиомиопатии и другие.
Следует сказать, что и изменения, связанные с серьезными патологическими нарушениями электрической активности миокарда в 9 случаях из 12, мы наблюдали у спортсменов в возрасте до 17 лет включительно. Только 3 футболиста относились к взрослому контингенту.
Наиболее важными с нашей точки зрения были случаи тахиаритмий, не являющиеся следствием адекваного нарастания ЧСС в ответ на физическую нагрузку.
Случай 1. Футболист Ф. в возрасте 17 лет, проходил углубленное медицинское обследование (УМО) в Московском научно-практическом центре спортивной медицины (МНПЦСМ). Спортсмен жалоб активно не предъявлял. При обследовании, на электрокардиограмме (ЭКГ) зарегистрирована непрерывно-рецидивирующая предсердная тахикардия с частотой 140-180 уд./мин
При холтеровском мониторировании в течение суток регистрировалась непрерывно рецидивирующая предсердная тахикардия с частотой сердечных сокращений (ЧСС) 105-170/мин. Пациенту проведено инвазивное электрофизиологического исследование (ЭФИ) и операция радиочастотной аблации (РЧА) эктопического очага в правом предсердии Через 1 месяц на ЭКГ после операции регистрировался синусовый ритм с ЧСС 75 уд./мин; замедление проводимости по правой ножке п. Гиса; эктопическая активность не регистрировалась.
Таким образом, состояние, препятствующее допуску спортсмена к занятию своим основным видом деятельности, было устранено. Тем не менее, вопрос о допуске до занятий спортом лиц перенесших подобное оперативное вмешательство в отечественных рекомендациях не освещен, в силу того, что во время их публикации такой способ лечения пациентов в России практически не применялся. В зарубежных рекомендациях говорится, что для спортсменов с отсутствием структурной патологии сердца, у которых выполнена катетерная или хирургическая аблация, полное участие разрешается в случае отсутствия рецидивов тахикардии в течение 4-х недель после аблации. В соответствии с данными рекомендациями спортсмен может быть допущен к занятиям своей профессиональной деятельностью при условии надлежащего врачебного контроля.
Футболист Н. в возрасте 14 лет, проходил углубленное медицинское обследование (УМО) в Московском научно-практическом центре спортивной медицины (МНПЦСМ). Занимается футболом с 4-х лет; в 7 лет, со слов родителей, перенес гнойный гайморит, во время которого физические нагрузки продолжались. Спортсмен на момент осмотра жалоб активно не предъявлял. На ЭКГ в покое – экстрасистолия по типу би- и тригимении с широкими комплексами (желудочковые?) и наличием компенсаторными пауз; средняя частота желудочковых комплексов на ЭКГ – 74/мин
При физической нагрузке регистрируется пароксизм тахикардии с широкими комплексами. В течение 10 минут восстановления после физической работы, ЭКГ картина возвращалась к той, которая имелась в состоянии покоя
В данном случае, имеется два ключевых аспекта, один из которых решается однозначно, а второй должен быть установлен в зависимости от результатов дальнейших исследований. Первым аспектом является вопрос о возможности дальнейших занятий тренировочно-соревновательной активностью – он решается отрицательно, в силу провокаций потенциально жизнеугрожающих нарушений ритма физическими нагрузками.
Второй аспект – это патофизиологический механизм возникшей тахиаритмии и возможность его радикальной коррекции. Широкие комплексы могут быть следствием:
- внутрижелудочковой блокады;
- дополнительного пути, через который импульсы проводятся в антеградном направлении;
- желудочковой тахикардии.
Для дифференциальной диагностики и коррекции выявленного нарушения ритма, футболист Н. был направлен в специальный аритмологический центр.
Случай 3. Пациент Ж.., 24 года, игрок футбольного клуба проходил углубленное медицинское обследование (УМО) в Московском научно-практическом центре спортивной медицины (МНПЦСМ). До момента приобретения футболиста российской командой - игрок мини-футбольных клубов Бразилии и Испании. Занимается футболом с детских лет. Сведений о патологических процессах, препятствующих занятиям спортом (со слов персонала команды) нет. Жалоб на момент осмотра не предъявлял.
На ЭКГ обращал на себя внимание глубокий отрицательный зубец Т в стандартных I, II, III, avF и грудных отведениях - с V3 по V6, где он был наиболее выражен. Особенно это заметно в отведении V4, отвечающем за верхушечную область, где отрицательная фаза зубца Т достигает амплитуды, превышающей 20 мм
Изменения на ЭКГ послужили показанием для проведения дополнительных исследований, в частности, ЭхоКГ.
На ЭхоКГ толщина межжелудочковой перегородки (МЖП) в базальном сегменте равна 12 мм, МЖП в апиакальном сегменте – 17 мм (в норме – до 12 мм; пограничные значения – 13-14 мм). Структура МЖП была неоднородной, с гиперэхогенными включениями; в области бокового апиакального сегмента регистрировалось утолщение до 18 мм. Отмечался гипокинез МЖП в базальных отделах.
Заключение по результатам ЭхоКГ: выраженная гипертрофия миокарда левого желудочка (ЛЖ), более выраженная в области верхушки; гипокинез и нарушение структуры МЖП.
Клинический диагноз: гипертрофическая кардиомиопатия (ГКМП).
Согласно рекомендациям 36-ой Бетесдской конференции, спортсмены с вероятным или определенным клиническим диагнозом ГКМП, должны быть исключены из нагрузочных спортивных состязании, с желательным исключением также состязаний низкой интенсивности. В наших исследованиях 164 человек (3,02%) имели изменения, которые в отечественной литературе было принято именовать как «миокардиодистрофия вследствие физического перенапряжения» (ДМФП). Оно проявляется в бессимптомных изменениях ЭКГ, а именно в инверсии зубца Т. Считается, что именно ЭКГ является ведущим неинвазивным методом в распознавании дистрофических изменений миокарда.
Вследствие того, что при морфологическом исследовании биоптатов миокарда, подвергшегося изменениям в условиях чрезмерных физических перегрузок, выявлялись не только дистрофические изменения кардиомиоцитов, но и воспалительные изменения, очаги соединительной ткани, перестройка структуры, на некоторое время получил хождение термин «стрессорная кардиомиопатия» (СКМП) . Тем не менее, наряду с рядом выгодных моментов, отличающих один термин от другого, для каждого из них существуют очевидные недостатки. Основной недостаток термина «миокардиодистрофия вследствие физического перенапряжения» состоит в том, что он не отражает всей суммы и специфики патоморфологических измнений, происходящих в сердечной мышце. В свою очередь, термин «стрессорная кардиомиопатия» может неверно пониматься, как указание на идиопатические изменения сердечной мышцы у спортсмена, каким является традиционное понимание феномена кардиомиопатии.
Следует отметить и тот факт, что классификация степени поражения сердечной мышцы у спортсменов разработана именно для ДМФП, а не для СКМП. Это является одной из причин, почему в классификации ЭКГ-изменений у спортсменов, использован термин «дистрофия». Мы придерживаемся позиции Дембо А.Г. относительно того, что в основе разделения ДМФП на стадии лежат изменения конечной части желудочкового комплекса ЭКГ, развивающиеся принципиально одинаково, но различающиеся в зависимости от их локализации. Классификацией этого автора, разделяющего миокардиодистрофии на 3 стадии, в зависимости от выраженности и локализации изменений, мы и пользуемся (рис. 3.)
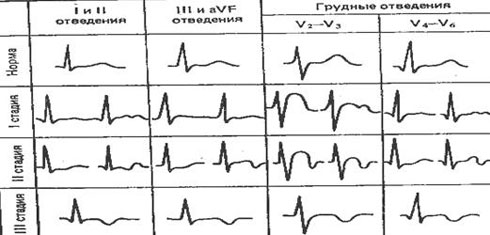
Рис. 3Изменения реполяризации у спортсменов, трактуемые Дембо А.Г. в качестве дистрофии миокарда вследствие физического перенапряжения (ДМФП)
Изменения в различных отведениях нередко различаются, и тогда их развитие проходит данные 3 стадии по разному .
- стадия – наличие изменений в стандартных отведениях, где отмечается снижение или двугорбость зубцов Т и снижение сегмента , а также, если эти изменения имеют место в III стандартном и аvF отведениях, где отмечается уплощение или снижение высоты зубца Т и снижение сегмента ST; также, характерен куполообразный подъем сегмента и двугорбость зубца Т в отведениях V2-V3; в случае наличия изменений в V5-V6 – зубец Т снижается, и может быть дугорбым.
- стадия – двухфазные зубцы Т во II и отрицательные в III отведениях;более выраженные изменения в отведениях V2-V3, в сравнении с I стадией; двухфазный зубец Т в V5-V6;
- стадия – отрицательные зубцы Т а стандарных отведениях I, II, III; отрицательные зубцы в большинстве грудных отведений (V2-V6).
Существуют и другие систематики ДМФП по ЭКГ, но в основных своих принципах, они повторяют вышеуказанную.
Между тем, изменения конечной части желудочкового комплекса, как известно, являются неспецифическими, и могут трактоваться более дифференцированно только с учетом анамнеза, клиники и данных других исследований. В этом плане, с нашей точки зрения, ДМФП следует представлять как диагноз исключения, так как существуют более серьезные причины, однозначно диктующие недопустимость серьезных физических нагрузок. К ним относятся ишемическая болезнь сердца (ИБС), казуистически редко встречающаяся у действующих спортсменов до 35 лет, и гипертрофическая кардиомиопатия (ГКМП), являющаяся, по мнению многих исследователей, наиболее частой причиной внезапной сердечной смерти (ВСС) у молодых спортсменов.
Существуют ЭКГ и ЭхоКГ критерии ГКМП, наиболее известные из них – критерии McKenna (табл.1).
Табл. 1 Критерии гипертрофической кардиомиопатии (ГКМП) по McKenna

Тем не менее, в рамках скринингового обследования спортсменам любой специализации и квалификации, из инструментальных методов способных помочь диагностике ГКМП, проводят только ЭКГ.
Основными критериями, позволяющими облегчить дифференциальную диагностику между ДМФП с одной стороны, и ИБС и ГКМП с другой в условиях спортивного диспансера по данным ЭКГ, с нашей точки зрения, являются следующие:
- Особенности динамики ЭКГ-картины при ее контроле по ходу тренировочного цикла и в условиях физиологического нагрузочного тестирования. Для ДМФП типично относительно быстрое нарастание изменений, как правило, в течение года, месяцев и, даже, недель интенсивных трениновочных занятий. При снижении влияния провоцирующих факторов ЭКГ-картина может возвращаться к прежней. Как правило, изменения ЭКГ усугубляют острые инфекционные процессы и вторичные очаги хронических инфекций. При нагрузочном тестировании ЭКГ-картина нормализуется, с возвращением ЭКГ-изменений в восстановительном периоде.
- Данные дополнительных методов исследования (ЭхоКГ или МРТ).
Как пример, можно привести наблюдение за футболистом И., 17 лет по ходу тренировочно-соревновательного цикла. Приведены два ЭКГ – одна в межсезонье, когда тренировочно-соревновательный процесс еще не начался, и вторая – в разгар тренировочно-соревновательного процесса (рис.4,5).
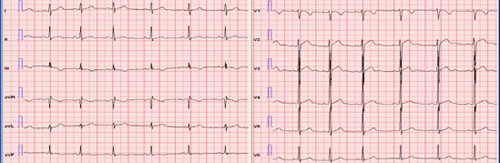
Рис. 4 ЭКГ футболиста И., 17 лет; январь 2009 г.
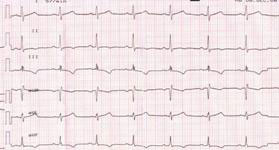
Рис. 5ЭКГ футболиста И., 17 лет; июль 2009 г.
На первой ЭКГ мы видим незначительные изменения конечной части желудочкового комплекса в области нижней стенки. На второй ЭКГ видны ярко выраженные II изменения реполяризации, затрагивающие нижнюю стенку, передне-перегородочную область, верхушку, с переходом на боковую стенку, которые соответствуют, как минимум II степени миокардиодистрофии по Дембо. Налицо быстрое развитие изменений ЭКГ, и их связь с интенсивностью и объемом физических нагрузок. При этом эхокардиографическое исследование не давало повода заподозрить ГКМП.
Таким образом, выявлены изменения, служащие препятствием для осуществления физической работы в полном объеме, однако, не препятствующие получению нагрузок в восстановительном режиме.
Резюме относительно изменений ЭКГ у футболистов высокого уровня
Приведенные данные свидетельствуют, что ЭКГ у спортсмена может служить методом диагностики не только непосредственных электрофизиологических изменений (нарушения ритма и проводимости). Изменение ЭКГ-картины может быть косвенным признаком органической патологии, какой является, например, ГКМП. Среди спортсменов высокого уровня грубые изменения ЭКГ встречаются сравнительно редко (0,11% по нашим данным). Это может быть связано с «естественным» отбором спортсменов на ранних стадиях их спортивной карьеры. Однако даже единичные случаи опасной для жизни и здоровья атлетов патологии свидетельствует о важной роли ЭКГ в ее выявлении и определении последующей лечебной и тренировочной тактики.
Основным камнем преткновения при анализе ЭКГ у спортсменов является ряд специфических изменений, присущих спортивному сердцу, например, изменения реполяризации, связанные с ваготонией, юным возрастом спортсмена, ДМФП, расовыми особенностями и др. Это дало повод в некоторых рекомендациях исключить ЭКГ из обязательного регулярного обследования спортсмена. Тем не менее, наши исследования демонстрируют необходимость ЭКГ-скрининга, как метода, способствующего выявлению потенциально опасной при занятиях спортом патологии, какой является, например, ГКМП.
