Карвидил в лечении сердечно–сосудистых заболеваний.
Представительство "Grindex" АО
Мельник М.В., Шилов А.М.
В 1948 году R.P. Ahlquist, после исследования фармакодинамики катехоламинов, впервые описал наличие в тканях a– и b–адренорецепторов, которые позднее были подразделены на подтипы. Современную кардиологию невозможно представить без препаратов группы b–адреноблокаторов, за более чем 40–летний период применения (пропранолол вошел в клиническую практику с 1964 г.) блокаторы b–адренорецепторов заняли прочные позиции в фармакотерапии сердечно–сосудистых заболеваний. За последние 35 лет были синтезированы более 100 b–адреноблокаторов, в клинической практике в настоящее время используется не более 30 препаратов. Идея использования b–адреноблокаторов в качестве кардиопротекторов принадлежит англичанину Джеймсу Блэку.
В 1988 году создателям b–адреноблокаторов была присуждена Нобелевская премия. Нобелевский комитет счел клиническую значимость этих препаратов в кардиологии с открытием дигиталиса.
b–адренорецепторы – динамические белковые образования в клеточных мембранах, способные выполнять роль передатчиков сигналов в клетку для запуска цепи биологических внутриклеточных процессов под воздействием эндогенных катехоламинов, которые в высоких концентрациях уменьшают чувствительность и количество рецепторов – феномен «Десенситизации» или «Секвестрации».
b–блокаторы только защищают (блокируют) адренорецепторы от воздействия эндогенных катехоламинов и не вызвают конформационных изменений протеиновых рецепторов (их чувствительность).
Как известно, существуют два основных типа b–адренорецепторов: b1 и b2–адренорецепторы, стимуляция которых приводит к совершенно различным физиологическим эффектам. Стимуляция b1–адренорецепторов приводит к учащению синусового ритма, улучшению внутрисердечной проводимости, повышению возбудимости миокарда, усилению сократимости миокарда (положительные хроно–, дромо–, батмо–, инотропный эффекты).
Стимуляция b2–адренорецепторов приводит к расслаблению гладких мышц бронхов и сосудов (табл. 1).
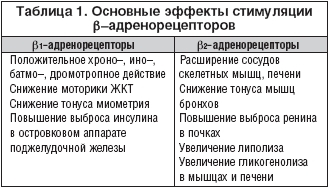
Способность блокировать влияние медиаторов на b1–адренорецепторы миокарда и ослабление влияния катехоламинов на мембранную аденилатциклазу кардиомиоцитов с уменьшением образования цАМФ определяют основные терапевтические эффекты b–адреноблокаторов (ББ).
Антиишемический эффект ББ объясняется снижением потребности миокарда в кислороде, как следствие уменьшения ЧСС и силы сердечных сокращений, возникающее при блокировании b1–адренорецепторов миокарда.
ББ одновременно обеспечивают улучшение перфузии миокарда за счет уменьшения конечного диастолического давления в левом желудочке и увеличения градиента давления, определяющего коронарную перфузию во время диастолы, а также вызывая увеличение времени диастолы.
Антиаритмическое действие ББ, основанное на их способности уменьшать адренергическое влияние на сердце, приводит к:
– уменьшению ЧСС (отрицательный хронотропный эффект);
– снижению автоматизма синусового узла, АВ–соединения и системы Гиса–Пуркинье (отрицательный батмотропный эффект);
– сокращению длительности потенциала действия и рефрактерного периода в системе Гиса–Пуркинье (укорачивается интервал QT);
– замедлению проводимости в АВ–соединении и увеличению продолжительности эффективного рефрактерного периода АВ–соединения, удлинению интервала РQ (отрицательный дромотропный эффект).
ББ повышают порог возникновения фибрилляции желудочков у больных ОИМ и могут рассматриваться как средства профилактики фатальных аритмий в остром периоде ИМ.
Гипотензивное действие ББ обусловлено:
– уменьшением частоты и силы сердечных сокращений (отрицательное хроно– и инотропное действие) – суммарно снижение сердечного выброса (МО=ЧССxУО);
– снижением секреции и уменьшением концентрации ренина в плазме;
– перестройкой барорецепторных механизмов дуги аорты и синокаротидного синуса;
– центральным угнетением симпатического тонуса;
– блокадой постсинаптических периферических b–адренорецепторов (венозного русла – уменьшение притока крови к сердцу);
– конкурентным антагонизмом с катехоламинами за рецепторное связывание;
– повышением уровня простагландинов в крови.
Препараты из группы b–блокаторов отличаются по наличию или отсутствию кардиоселективности, внутренней симпатической активности, мембраностабилизирующим, вазодилатирующим свойствам, растворимости в липидах и воде, влиянию на агрегацию тромбоцитов, а также по продолжительности действия.
Влияние на b2–адренорецепторы определяет значительную часть побочных эффектов и противопоказаний к их применению (бронхоспазм, сужение периферических сосудов). Особенностью кардиоселективных b–адреноблокаторов по сравнению с неселективными является большое сродство к b1–рецепторам сердца, чем к b2–адренорецепторам. Поэтому при использовании в небольших и средних дозах эти препараты оказывают менее выраженное влияние на гладкую мускулатуру бронхов и периферических артерий. Следует учитывать, что степень кардиоселективности неодинакова у различных препаратов. Индекс ci/b1 к ci/b2, характеризующий степень кардиоселективности, составляет 1,8:1 для неселективного пропранолола, 1:35 – для атенолола и бетаксолола, 1:20 – для метопролола, 1:75 – для бисопролола. Однако следует помнить, что селективность дозозависима, она снижается с повышением дозы препарата.
Ряд авторов выявили протективное действие b–блокаторов на клеточные мембраны. Это объясняется, во–первых, ингибированием процессов ПОЛ мембран и антиоксидантным действием b–блокаторов и, во–вторых, снижением влияния катехоламинов на b–рецепторы. Некоторые авторы связывают мембраностабилизирующее действие b–блокаторов с изменением проводимости натрия через них.
Некоторые представители b–адреноблокаторов способны дополнительно оказывать вазодилатирующее действие. Это достигается за счет наличия у них a1–адреноблокирующей активности (Карвидил). Указанные дополнительные свойства расширяют перспективы применения данных лекарственных средств, поскольку нивелируют характерные для первых поколений отрицательное влияние на сократительную функцию миокарда, углеводный и липидный обмен и в то же время обеспечивают улучшение перфузии тканей, позитивное влияние на показатели гемостаза и уровень оксидативных процессов в организме.
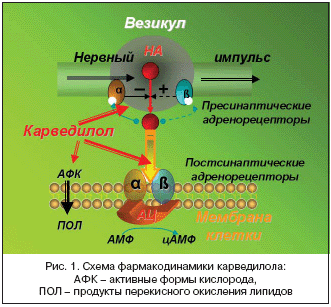
Применение Карвидила при лечении ИБС
Карвидил относится к неселективным адреноблокаторам (блокирует b– и a1–адренорецепторы), а продукты его метаболизма оказывают антиоксидантные эффекты через подавление окисления норадреналина и последующего образования агрессивных промежуточных соединений, включая образования реактивных свободных радикалов кислорода (рис. 1). Благодаря антиоксидантной активности Карвидил также блокирует экспрессию нескольких генов, в частности ICAM–1. Белок этого гена является ключевой адгезивной молекулой (внутриклеточная молекула–1 адгезии), ответственной за прикрепление нейтрофилов к эндотелиальным и гладкомышечным клеткам. Карвидил, ингибируя экспрессию этого гена (ICAM–1), подавляет инфильтрацию нейтрофилов в ишемизированных участках миокарда, что суммарно определяет его кардиопротективный эффект. Кардиопротективный эффект Карвидила также проявляется ингибированием апоптоза (программируемая смерть кардиомиоцитов) через удаление свободных кислородных радикалов, нейрогуморальный антагонизм и модулирование транскрипции генов.
Согласно результатам целого ряда завершенных многоцентровых исследований, b–адреноблокаторы оказывают выраженный антиишемический эффект. Необходимо отметить, что антиишемическая активность b–адреноблокаторов соизмерима с активностью антагонистов кальция и нитратов, но, в отличие от этих групп, b–адреноблокаторы не только улучшают качество, но и увеличивают продолжительность жизни пациентов с ИБС. Согласно результатам мета–анализа 27 многоцентровых исследований, в которых приняло участие более 27 тыс. человек, селективные b–адреноблокаторы без внутренней симпатомиметической активности у больных с острым коронарным синдромом в анамнезе снижают риск развития повторного инфаркта миокарда и смертность от инфаркта на 20%.
Однако не только селективные b–адреноблокаторы положительно влияют на характер течения и прогноз у пациентов с ИБС. Неселективный b–адреноблокатор Карвидил также продемонстрировал очень хорошую эффективность у больных со стабильной стенокардией. Высокая антиишемическая эффективность данного препарата объясняется наличием дополнительной a1–блокирующей активности, способствующей дилатации коронарных сосудов и коллатералей постстенотической области, а значит, улучшению перфузии миокарда. Кроме того, Карвидил обладает доказанным антиоксидантным эффектом, связанным с захватом свободных радикалов, высвобождающихся в период ишемии, что обусловливает его дополнительное кардиопротекторное действие. Как было показано, метаболит Карвидил (ВМ 910228) обладает меньшим b–блокирующим эффектом, но является активным антиоксидантом, блокируя перекисное окисление липидов, «отлавливая» активные свободные радикалы OH–. Этот дериват сохраняет инотропный ответ кардиомиоцитов на Ca2+, внутриклеточная концентрация которого в кардиомиоците регулируется Ca2+–насосом саркоплазматического ретикулума. Поэтому Карвидил оказывается более эффективным в лечении ишемии миокарда через ингибирование повреждающего действия свободных радикалов на липиды мембран субклеточных структур кардиомиоцитов.
Благодаря этим уникальным фармакологическим свойствам Карвидил может превосходить традиционные b1–селективные препараты в плане улучшения перфузии миокарда и способствовать сохранению систолической функции у больных ишемической болезнью сердца. В исследованиях Das Gupta с сотрудниками было показано, что у больных с дисфункцией левого желудочка (ЛЖ) и сердечной недостаточностью, развившейся вследствие ИБС, монотерапия Карвидил снижала давление наполнения, а также увеличивала фракцию выброса (ФВ) ЛЖ и улучшала показатели гемодинамики, при этом не сопровождаясь развитием тахикардии.
Согласно результатам клинических исследований у больных хронической стабильной стенокардией, Карвидил снижает частоту сердечных сокращений в покое и при физической нагрузке, а также увеличивает ФВ в покое. Сравнительное исследование Карвидил и верапамила, в котором принимали участие 313 пациентов, показало, что по сравнению с верапамилом, Карвидил в большей степени уменьшает частоту сердечных сокращений, систолическое АД и произведение ЧСС АД при максимально переносимой физической нагрузке. Более того, Карвидил обладает более благоприятным профилем переносимости.
Важно, что Карвидил, по–видимому, более эффективен при лечении стенокардии, чем обычные b1–адреноблокаторы. Так, в ходе 3–месячного рандомизированного многоцентрового двойного слепого исследования Карвидил напрямую сравнивали с метопрололом у 364 пациентов со стабильной хронической стенокардией, которые принимали Карвидил по 25–50 мг два раза в сутки или метопролол по 50–100 мг два раза в сутки. В то время как оба препарата продемонстрировали хорошее антиангинальное и противоишемическое действие, Карвидил более значительно увеличивал время до депрессии сегмента ST на 1 мм при физической нагрузке, чем метопролол. Переносимость Карвидила была хорошей, и, что важно, при увеличении дозы Карвидила не произошло увеличения числа нежелательных побочных явлений.
Примечательно, что Карвидил, не обладающий, в отличие от других b–адреноблокаторов, кардиодепрессивным действием, улучшает качество и продолжительность жизни пациентов с острым инфарктом миокарда (CHAPS) и постинфарктной ишемической дисфункцией левого желудочка (CAPRICORN) [7]. Многообещающие данные были получены в ходе исследования Carvedilol Heart Attack Pilot Study (CHAPS) – пилотное исследование влияния Карвидила на развитие инфаркта миокарда. Это было первое рандомизированное исследование, в котором сравнивали Карвидил с плацебо у 151 больного после острого инфаркта миокарда. Лечение начинали в течение 24–х часов с момента появления болей в грудной клетке, а дозу препарата увеличивали до 25 мг два раза в сутки. Главными конечными точками исследования были функция ЛЖ и безопасность препарата. Больных наблюдали в течение 6 месяцев с момента начала заболевания. Согласно полученным данным, частота развития серьезных кардиальных событий уменьшилась на 49% (рис. 2).
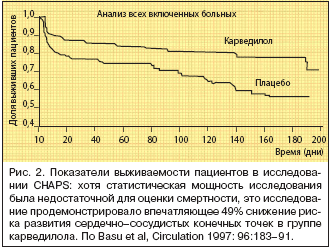
Полученные в ходе исследования CHAPS эхокардиографические данные 49 пациентов со сниженной ФВ ЛЖ (<45%) показали, что Карвидил значительно улучшает восстановление функции ЛЖ после острого ИМ, как через 7 дней, так и через 3 месяца. При лечении Карвидилом масса левого желудочка достоверно уменьшалась, в то время как у пациентов, принимавших плацебо, она увеличивалась (р=0,02). Толщина стенки левого желудочка также значительно уменьшилась (р=0,01). Карвидил способствовал сохранению геометрии ЛЖ, предупреждая изменение индекса сферичности, эхографического индекса глобального ремоделирования и размера ЛЖ. Следует подчеркнуть, что эти результаты были получены при монотерапии Карвидилом. Кроме того, исследования с таллием–201 в этой же группе пациентов показали, что только Карвидил значимо снижает частоту событий при наличии признаков обратимой ишемии. Собранные в ходе вышеописанных исследований данные убедительно доказывают наличие явных преимуществ Карвидила перед традиционными b–блокаторами, что обусловленно его фармакологическими свойствами.
Хорошая переносимость и антиремоделирующий эффект Карвидила указывают на то, что данный препарат способен снизить риск смерти у пациентов, перенесших инфаркт миокарда. Крупномасштабное исследование CArvedilol Post InfaRct Survival COntRol in Left Ventricular DysfunctioN (CAPRICORN) было посвящено изучению влияния Карвидила на выживаемость при дисфункции левого желудочка после инфаркта миокарда. Исследование CAPRICORN впервые продемонстрировало, что Карвидил в комбинации с ингибиторами АПФ способен снизить общую и сердечно–сосудистую смертность, а также частоту повторных несмертельных инфарктов в этой группе пациентов. Новые доказательства того, что Карвидил является по меньшей мере столь же, если не более эффективным, в отношении обратного развития ремоделирования у пациентов с сердечной недостаточностью и ишемической болезнью сердца, подтверждают необходимость более раннего назначения Карвидила при ишемии миокарда. Кроме того, особого внимания заслуживает действие препарата на «спящий» (гибернирующий) миокард.
Таким образом, все эти данные позволяют рекомендовать применение Карвидила для лечения больных с ИБС.
Карвидил в лечении артериальной гипертонии
Ведущая роль нарушения нейрогуморальной регуляции в патогенезе артериальной гипертонии сегодня не вызывает сомнений. Оба основных патогенетических механизма гипертонии: увеличение сердечного выброса и повышение периферического сосудистого сопротивления – контролируются симпатической нервной системой. Поэтому b–адреноблокаторы и диуретики долгие годы были стандартом гипотензивной терапии.
В рекомендациях JNC–VI b–адреноблокаторы рассматривались в качестве препаратов первого ряда при неосложненных формах гипертонической болезни, так как в контролируемых клинических исследованиях была доказана только способность b–адреноблокаторов и диуретиков снижать сердечно–сосудистую заболеваемость и смертность. Согласно результатам метаанализа проведенных ранее многоцентровых исследований, b–адреноблокаторы не оправдали ожиданий в отношении эффективности снижения риска развития инсультов. Отрицательные метаболические эффекты и особенности влияния на гемодинамику не позволили им также занять ведущее место в процессе уменьшения ремоделирования миокарда и сосудов. Однако следует отметить, что включенные в мета–анализ исследования касались только представителей второго поколения b–адреноблокаторов (атенолола, метопролола) и не включали данных о новых препаратах класса. С появлением новых представителей этой группы была в значительной степени нивелирована опасность их применения у больных с нарушением сердечной проводимости, сахарным диабетом, почечной патологией, нарушениями липидного обмена. Применение именно этих препаратов позволяет расширить область применения b–адреноблокаторов при артериальной гипертонии.
Наиболее перспективными при лечении пациентов с артериальной гипертонией из всех представителей класса b–адреноблокаторов являются препараты с вазодилатирующими свойствами, одним из которых является Карвидил.
Карвидил обладает длительным гипотензивным действием. Согласно результатам мета–анализа гипотензивного действия Карвидила более чем у 2,5 тыс. больных артериальной гипертонией, АД снижается уже после однократного приема препарата, однако максимальный гипотензивный эффект развивается через 1–2 недели. В этом же исследовании приводятся данные об эффективности препарата в разных возрастных группах: достоверных различий в уровне АД на фоне 4–недельного приема Карвидила в дозе 25 или 50 мг у лиц в возрасте моложе или старше 60 лет не установлено.
Важным является тот факт, что, в отличие от неселективных и некоторых b1–селективных адреноблокаторов, b–блокаторы с вазодилатирующей активностью не только не снижают чувствительность тканей к инсулину (инсулинорезистентность), но даже усиливают ее. Возможность Карвидила уменьшать инсулинорезистентность – эффект, который в большой степени обусловлен b1–адреноблокирующей активностью, которая повышает активность липопротеинлипазы в мышцах, что, в свою очередь, усиливает клиренс липидов и улучшает периферическую перфузию, которая способствует более активному поглощению глюкозы тканями. Сравнение эффектов различных b–блокаторов подтверждает эту концепцию. Так, в рандомизированном исследовании назначали Карвидил и атенолол больным сахарным диабетом типа 2 и АГ. Было показано, что после 24 нед. терапии уровни гликемии натощак и инсулина при лечении Карвидилом снизились, а при лечении атенололом повысились. Кроме того, Карвидил оказывал более выраженное положительное влияние на чувствительность к инсулину (р=0,02), уровни липопротеидов высокой плотности (ЛПВП) (р=0,04), триглицеридов (р=0,01) и перекисное окисление липидов (р=0,04).
Как известно, дислипидемия является одним из 4 основных факторов риска развития сердечно–сосудистых заболеваний. Особенно неблагоприятно сочетание ее с АГ. Однако прием некоторых ББ также может приводить к нежелательным изменениям уровня липидов крови. Как уже упоминалось, Карвидил не оказывает негативного влияния на сывороточный уровень липидов. В многоцентровом слепом рандомизированном исследовании изучено влияние Карвидила на профиль липидов у больных мягкой и умеренной АГ и дислипопротеинемией. В исследование были включены 250 пациентов, которые методом рандомизации были распределены в группы лечения Карвидилом в дозе 25–50 мг/сут. или ингибитором АПФ каптоприлом в дозе 25–50 мг/сут. Выбор каптоприла для сравнения с Карвидилом определялся тем, что он либо не оказывает эффекта, либо положительно влияет на обмен липидов. Длительность лечения составила 6 мес. В обеих сравниваемых группах отмечена положительная динамика: оба препарата сопоставимо улучшали липидный профиль.
Карвидил обладает также дополнительными антиоксидантными и антипролиферативными свойствами, что важно учитывать в плане воздействия на факторы риска сердечно–сосудистых заболеваний и обеспечения защиты органов–мишеней у больных АГ.
Таким образом, метаболическая нейтральность препарата допускает его широкое применение у пациентов с артериальной гипертонией и сахарным диабетом, а также у пациентов с метаболическим синдромом, что особенно важно при лечении лиц пожилого возраста.
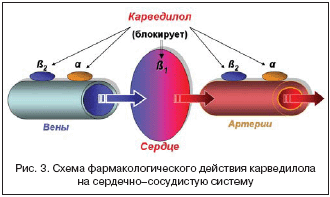
a–блокирующее и антиоксидантное действия Карвидила, обеспечивающие периферическую и коронарную вазодилатацию, способствуют влиянию препарата на параметры центральной и периферической гемодинамики, доказано положительное влияние препарата на фракцию выброса и ударный объем левого желудочка, что особенно важно при лечении больных АГ с ишемической и неишемической сердечной недостаточностью.
Как известно, АГ часто сочетается с поражением почек, и при выборе гипотензивной терапии необходимо учитывать возможные неблагоприятные воздействия медикаментозного препарата на функциональное состояние почек. Применение БАБ в большинстве случаев может быть сопряжено с уменьшением почечного кровотока и скорости клубочковой фильтрации.
Таким образом, Карвидил, сочетая a– и b–блокирующие и антиоксидантные свойства, обеспечивает эффективность в лечении АГ (рис. 3).
b–адреноблокаторы в лечении хронической сердечной недостаточности
Хроническая сердечная недостаточность (ХСН) – одно из наиболее неблагоприятных патологических состояний, существенно ухудшающих продолжительность и качество жизни больных. Распространенность сердечной недостаточности очень велика, это самый частый диагноз у пациентов старше 65 лет. В настоящее время сохраняется устойчивая тенденция роста количества больных с ХСН, что связывают с повышением выживаемости при сердечно–сосудистых заболеванях, в первую очередь при острых формах ИБС. По данным ВОЗ, 5–летняя выживаемость больных с ХСН не превышает 30–50%. В группе пациентов, перенесших инфаркт миокарда, до 50% умирает в течение первого года после развития недостаточности кровообращения, связанной с коронарным событием. Поэтому наиболее важной задачей оптимизации терапии по поводу ХСН является поиск препаратов, увеличивающих продолжительность жизни больных с ХСН.
Одним из наиболее перспективных классов препаратов, эффективных как для профилактики развития, так и для лечения сердечной недостаточности, признаны b–адреноблокаторы, поскольку активация симпатоадреналовой системы является одним из ведущих патогенетических механизмов развития сердечной недостаточности. Компенсаторная гиперсимпатикотония на начальных этапах заболевания в последующем становится основной причиной ремоделирования миокарда, возрастания триггерной активности кардиомиоцитов, повышения периферического сосудистого сопротивления и нарушения перфузии органов–мишеней.
История применения b–адреноблокаторов при терапии больных с хронической сердечной недостаточностью насчитывает 25 лет. Крупномасштабные международные исследования CIBIS–II, MERIT–HF, US Carvedilol Heart Failure Trials Program, COPERNICUS b–адреноблокаторы утвердили в качестве препаратов первого ряда для лечения пациентов с ХСН, подтвердив их безопасность и эффективность при лечении таких больных. Мета–анализ результатов основных исследований по изучению эффективности ББ у больных с ХСН показал, что дополнительное назначение к ингибиторам АПФ b–адреноблокаторов, наряду с улучшением гемодинамических показателей и самочувствия пациентов, снижает риск смертности, способствуют улучшению течения СН, показателей качества жизни и снижают риск смерти больных СН на 37% и госпитализации – на 41%.
Таблица 2. Основыне международные исследования, доказывающие эффективность применения ББ при лечении ХСН
| Название исследования (изучаемый препарат, количество больных) |
Уровень смертности |
|
| в группе плацебо, % | в группе, получавшей БАБ | |
| MERIT-HF (медленно высвобождающийся метопролол - 3991 больной) | 11 | 7,2% (снижение относительного риска смерти на 34%) |
| CIBIS-II (бисопролол - 2647 больных) | 13,2 | Снижение относительного риска смерти на 34% |
| US carvedilol Programme (1094 больных) | 11,1 | Снижение относительного риска смерти + госпитализация на 38% |
| COPERNICUS (карведилол - 2289 больных) | 18,5 | Снижение относительного риска смерти на 35% |
Согласно Европейским рекомендациям 2005 года, применение b–адреноблокаторов рекомендовано у всех пациентов с ХСН в дополнение к терапии ингибиторами АПФ и симптоматическому лечению. Причем согласно результатам мультицентрового исследования COMET, которое явилось первым прямым сравнительным испытанием влияния Карвидила и селективного b–адреноблокатора II поколения метопролола в дозах, обеспечивающих эквивалентный антиадренергический эффект, на выживаемость при среднем сроке наблюдения 58 месяцев, Карвидил на 17% эффективнее метопролола снижал риск смерти. Это обусловило средний «выигрыш» в расчетной продолжительности жизни на 1,4 года в группе Карвидила при максимальной продолжительности наблюдения пациентов до 7 лет. Указанное преимущество Карвидила обусловлено отсутствием кардиоселективности и наличием a–блокирующего эффекта, что способствует уменьшению гипертрофического ответа миокарда на норадреналин, снижению периферического сосудистого сопротивления, подавлению выработки ренина почками. Кроме того, в клинических испытаниях у больных с сердечной недостаточностью доказано антиоксидантное, противовоспалительное, антипролиферативное и антиапоптотическое действие препарата, что также обусловливает его значительные преимущества при лечении данного контингента больных не только среди препаратов своей, но и других групп.
Таким образом, Карвидил стоит в ряду одних из самых эффективных препаратов из класса b–адреноблокаторов, применяемых в настоящее время при лечении сердечно–сосудистых заболеваний.
Представительство "Grindex" АО
Рекомендуем к прочтению
Влияние препарата «Седоник» на психоэмоциональную деятельность у пациентов с вегетативной дисфункцией
Харьковская медицинская академия последипломного образования
